Аппендицит у ребенка, из-за чего возникает и как его распознать
Воспаление червеобразного отростка (аппендикса) слепой кишки, требующее срочное хирургическое вмешательство, называется аппендицитом. У детей встречается редко, но все же, важно уметь распознать его симптомы и знать, как действовать при их появлении, поскольку это состояние опасно для жизни.
Согласно статистике, чаще всего аппендицит диагностируется у детей 9-12 лет (80% случаев), у дошкольников (13% случаев), малышей ясельного возраста (5% случаев). Очень редко воспаление аппендикса возникает у новорожденных.
Из-за чего развивается аппендицит у детей
Врачи выдвигают несколько предположений, какие факторы провоцируют развитие воспаления червеобразного аппендикса:
- Обструкция (закупорка) червеобразного отростка, вызванная в результате попадания в его просвет копролитов (каловые камни), гельминтов, маленьких инородных тел (детали игрушек, бусинки, шелуха семечек). Закупорка аппендикса может быть вызвана увеличением лимфоидных фолликулов, спазма сосудов, наличием врожденных аномалий (перекруты, изгибы) отростка.
- Снижение иммунитета. Ослабленный организм не может сопротивляться вирусам и бактериям, в результате они проникают в червеобразный отросток, вызывая его воспаление.
- Синусит, фолликулярная ангина, корь, отит, ОРВИ, туберкулез, брюшной тиф могут стать причиной развития воспаления.
- Аппендицит у ребенка может быть спровоцирован перееданием, употреблением только продуктов с повышенным содержанием сахара, с пониженным содержанием клетчатки, частыми запорами, дисбактериозом, гастроэнтеритами.
Симптомы аппендицита
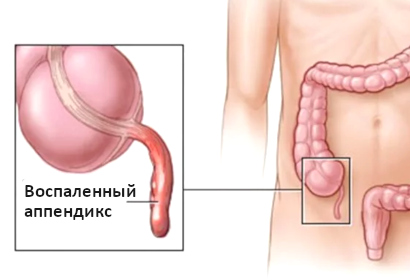 Клиническая картина заболевания разнообразна и зависит от расположения отростка, возраста ребенка, стадии воспаления. Первый признак аппендицита — появление боли. При классическом расположении аппендикса она наблюдается в околопупочной области, которая позже смещается в правую подвздошную область. Если он расположен немного выше, то боль будет ощущаться в правом подреберье. При расположении отростка сзади внезапная боль появляется в пояснице. При тазовом положении она наблюдается внизу живота, обычно сопровождающаяся частыми позывами к мочеиспусканию.
Клиническая картина заболевания разнообразна и зависит от расположения отростка, возраста ребенка, стадии воспаления. Первый признак аппендицита — появление боли. При классическом расположении аппендикса она наблюдается в околопупочной области, которая позже смещается в правую подвздошную область. Если он расположен немного выше, то боль будет ощущаться в правом подреберье. При расположении отростка сзади внезапная боль появляется в пояснице. При тазовом положении она наблюдается внизу живота, обычно сопровождающаяся частыми позывами к мочеиспусканию.
Дети старшего возраста без труда могут показать где болит, в отличие от малышей. До 3 лет у них боль обычно не сосредоточена в конкретной области — она ощущается по всему животу. Предвестниками аппендицита являются отказ от еды, излишняя плаксивость, слабость, поджимание ножек к животу. Ребенок не позволяет прикоснуться к животу, нередко появляются рвота, диарея, повышение температуры тела до 40 °C. С ухудшением состояния развивается обезвоживание — пересыхают слизистые оболочки рта.
Детки от 3 до 7 лет при аппендиците обычно жалуются на боль в области пупка. У них может наблюдаться однократная рвота и повышение температуры тела не выше 37,5 °C. При развитии гнойного процесса ребенок внезапно почувствует себя плохо, состояние его будет быстро ухудшаться — кожа начнет бледнеть, появится жажда, слизистые оболочки рта пересохнут, температура подскочит до 40 °C, возникнут тошнота, рвота, понос (или запор).
Все эти признаки аппендицита у детей характерны для многих других заболеваний, поэтому точно диагностировать воспаление возможно с помощью ряда исследований.
Диагностика
Распознать аппендицит у ребенка возможно следующими методами:
- Пальпация живота. При ощупывании живота возникает резкая боль и напряжение мышц подвздошной области.
- Ректальное пальцевое исследование. Позволяет выявить болезненность и нависание передней стенки прямой кишки. Также исследование проводят с целью обнаружения инфильтратов (образование плотных участков тканей со скоплением в них клеточных элементов с примесью лимфы и крови) для исключения других заболеваний.
- Исследование общего анализа крови. При аппендиците у ребенка в организме резко увеличивается уровень лейкоцитов, в норме он не превышает 9.
- Исследование общего анализа мочи. Анализ мочи при остром аппендиците практически не изменяется. Если он покажет повышение уровня лейкоцитов, эритроцитов или белка, то требуется проведение более детального исследования, поскольку эти показатели могут свидетельствовать о наличии заболеваний почек или мочевыводящих путей.
- УЗИ брюшной полости. В 90% случаев острый аппендицит диагностируют на УЗИ. При исследовании обнаруживают расширенный в диаметре (более 6 мм) аппендикс, скопление жидкости.
- Рентгенография или КТ брюшной полости. В некоторых случаях ребенку могут назначить рентгенографию или КТ брюшной полости.
- Диагностическая лапароскопия. В брюшной стенке делают небольшой разрез, через который вводят оптоволоконную трубку, оснащенную видеокамерой. Лапароскопия позволяет увидеть состояние червеобразного отростка. Если обнаруживается воспаление, то аппендикс удаляют.
- Тест на беременность и консультация гинеколога. Обычно назначаются девушкам детородного возраста. В этом случае, боли могут быть вызваны беременностью или воспалением яичника.
Лечение заболевания
Лечение аппендицита у детей проводится путем удаления воспаленного червеобразного отростка. В большинстве случаев детям проводят менее травматичную лапароскопическую аппендэктомию, благодаря которой сроки послеоперационного восстановления значительно сокращаются.
Ребенку с подозрением на аппендицит ни в коем случае нельзя прикладывать к животу грелку, давать слабительное, обезболивающие препараты, ставить очистительную клизму. Такие действия могут только ухудшить ситуацию.
При своевременно проведенной операции прогноз у детей с аппендицитом благоприятен.
Просмотров: 17479.© 2026, Информационный справочник «Мой карапуз». Частичное или полное копирование материалов без разрешения администрации и активной ссылки на moykarapuz.com запрещено!
Карта сайта О проекте Пользовательское соглашение Политика конфиденциальности Правообладателям





